Del brazalete a la nube: el impacto real de la evaluación arterial conectada
La enfermedad arterial periférica (EAP) sigue estando infradiagnosticada. Aquí exploramos cómo soluciones conectadas como el MESI mTABLET ABI y TBI están agilizando la detección de la EAP, desde los consultorios de atención primaria hasta los programas nacionales de cribado.
Una enfermedad en crecimiento pero pasada por alto
La prevalencia mundial de la enfermedad arterial periférica está aumentando a un ritmo alarmante. En 2019 se estimaron 113 millones de casos de EAP, un incremento del 72,5% respecto a 1990, cuando solo 65 millones de personas estaban afectadas por esta enfermedad a menudo silenciosa [1]. Algunos estudios epidemiológicos sugieren cifras aún mayores (236,62 millones de casos notificados en 2015 [2]). Además, las proyecciones indican que para 2050 el número de personas con EAP podría alcanzar al menos 360 millones, acompañado de una duplicación de la mortalidad estandarizada por edad y de un aumento drástico de los años de vida ajustados por discapacidad o AVAD (de 19,7 a 33,1 por 100 000, en comparación con los datos de 2021) [3].
Esta tendencia preocupante se debe en gran medida al aumento de la prevalencia de las enfermedades metabólicas, particularmente la diabetes [3]. Las personas con diabetes tienen entre 2 y 3 veces más probabilidades de desarrollar EAP que las no diabéticas, y casi el 50% de los pacientes con úlceras del pie diabético también padecen EAP [4], [5], [6]. Esta comorbilidad incrementa de forma significativa la morbilidad y la mortalidad prematura y se asocia a un mayor riesgo de isquemia crítica de las extremidades (ICE), la forma más grave de la EAP, con tasas de prevalencia (en pacientes diabéticos) de hasta el 76% [7]. Los diabéticos con ICE también presentan peores resultados (tasas más altas de amputaciones de extremidades inferiores y de mortalidad) que quienes tienen solo una de las dos afecciones. Tienen un riesgo de amputación mayor entre 5 y 15 veces superior al de quienes presentan EAP sola; la ICE, por sí misma, está asociada a tasas de amputación del 10–40% a los seis meses del diagnóstico y a tasas de mortalidad del 20% en el mismo periodo, que aumentan hasta el 50% a los cinco años [8], [9], [10], [11], [12].
Por lo general, la ICE se desarrolla de forma gradual y suele estar precedida por la claudicación intermitente, un síntoma de la EAP en fases tempranas. Sin embargo, solo el 10% de los pacientes con EAP presentan este síntoma, mientras que el 40% permanece asintomático y el 50% manifiesta síntomas atípicos que pueden atribuirse a otras afecciones [13], [14]. Aunque los diabéticos tienen un mayor riesgo de claudicación intermitente (los hombres presentan un riesgo 3,5 veces mayor y las mujeres 8,6 veces mayor que los no diabéticos), esto tiene una utilidad diagnóstica limitada en relación con la EAP, ya que los pacientes diabéticos están sometidos a una supervisión clínica más estrecha y es más probable que reciban un diagnóstico oportuno de EAP [15].
Otro problema de la claudicación intermitente es su tendencia a confundirse con afecciones frecuentes relacionadas con la edad, como la artritis. Tanto la artritis como la EAP comparten varios factores de riesgo, como la edad avanzada y la obesidad, lo que puede retrasar un diagnóstico y un tratamiento precisos [16], [17], [18]. Además de la artritis, la claudicación intermitente puede confundirse con otras afecciones como la ciática, la enfermedad aterombólica, la insuficiencia venosa y la vasculitis [19]. Por último, a pesar de los esfuerzos crecientes por concienciar sobre la EAP y sus síntomas, el conocimiento público sigue siendo limitado [20], [21], [22], [23]. Muchas personas solo reciben el diagnóstico cuando la enfermedad ha progresado a estadios más avanzados, lo que subraya la necesidad de un reconocimiento e intervención más tempranos.
Another problem with intermittent claudication is its tendency to be mistaken for common age-related conditions such as arthritis. Both arthritis and PAD share several risk factors, like advanced age and obesity, which can delay accurate diagnosis and treatment [16], [17], [18]. In addition to arthritis, intermittent claudication may also be confused with other conditions such as sciatica, atheroembolic disease, venous insufficiency, and vasculitis [19]. Lastly, despite increasing efforts to raise awareness about PAD and its symptoms, public understanding remains limited [20], [21], [22], [23]. Many individuals are only diagnosed once the disease has progressed to more advanced stages, underscoring the need for earlier recognition and intervention.
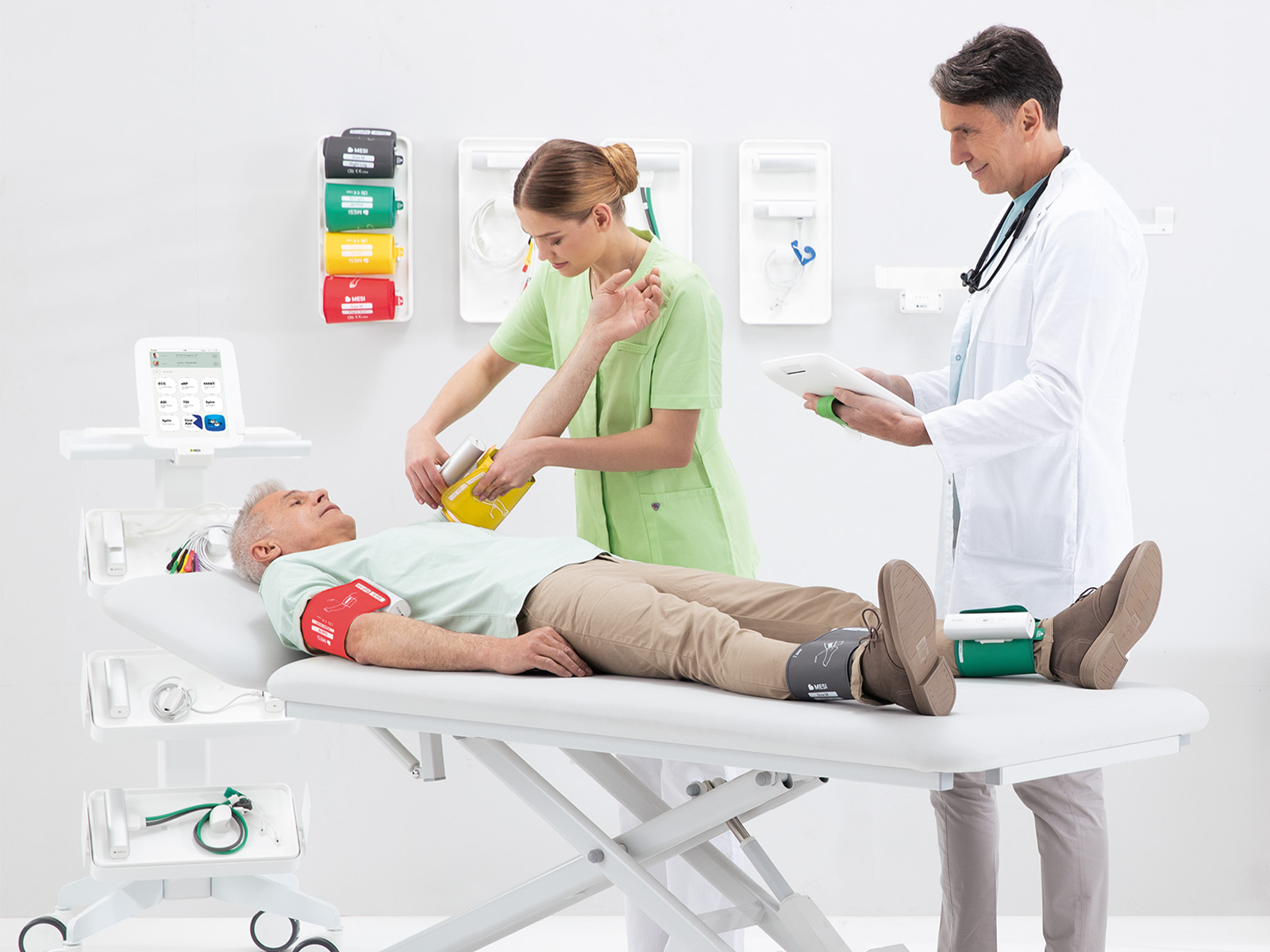
ITB e IDB: herramientas sencillas con información potente
Desde el punto de vista diagnóstico, el índice tobillo-brazo (ITB) es la alternativa superior. En comparación con diversos cuestionarios de pacientes de fiabilidad dudosa o con técnicas de imagen más fiables y precisas pero complejas, como la angiografía por tomografía computarizada (CTA), la angiografía por resonancia magnética (MRA) o la ecografía, el ITB es no invasivo, rápido, rentable y adecuado para entornos ambulatorios [24], [25], [26], [27], [28], [29]. Además, más allá de diagnosticar la EAP y evaluar su gravedad, el ITB también aporta valor diagnóstico adicional.
Las investigaciones han demostrado que un ITB bajo o anómalo es un fuerte indicador de aterosclerosis sistémica, no solo en los miembros inferiores sino también en los lechos arteriales coronarios y no coronarios [30]. Un ITB reducido también se asocia con un mayor riesgo de ictus isquémico y, en general, el valor del ITB es un indicador importante de la salud cardiovascular global; puede mejorar la precisión de la predicción del riesgo cardiovascular más allá de la puntuación de riesgo de Framingham (FRS) [31], [32]. El ITB también es fundamental para el diagnóstico y la orientación terapéutica de las úlceras por insuficiencia venosa y arterial, los dos tipos más comunes de úlceras de las extremidades inferiores [33]. Pueden parecer similares (visualmente), pero tienen mecanismos fisiopatológicos diferentes y requieren enfoques terapéuticos distintos, que pueden ser mutuamente excluyentes. Afortunadamente, pueden diferenciarse mediante el ITB. Un ITB entre 0,8 y 1,2 indica insuficiencia venosa; un valor más bajo, entre 0,51 y 0,79, sugiere úlceras mixtas venosas/arteriales, mientras que un valor de 0,5 o inferior es compatible con EAP [34].
Sin embargo, el ITB es inutilizable en personas con arterias incomprensibles, con mayor frecuencia a causa de la calcificación medial arterial (también conocida como esclerosis de Mönckeberg), que se observa en quienes padecen diabetes, insuficiencia renal y artritis reumatoide [35], [36], [37], [38]. Medir el ITB en estos pacientes probablemente arroje un valor anormalmente alto (generalmente ≥ 1.30), lo que sugiere una mayor mortalidad y un mayor riesgo de infarto de miocardio que en quienes presentan un ITB normal, pero no aporta información útil sobre la presencia o la gravedad de la EAP [39], [40]. Afortunadamente, las arterias de los dedos del pie rara vez se ven afectadas por la calcificación, lo que las hace adecuadas para la medición de la presión arterial, es decir, la evaluación del índice dedo del pie-brazo (IDB), que se realiza de forma similar al ITB pero con manguitos de presión significativamente más pequeños (para los dedos del pie) [41]. El IDB también se prefiere en personas con dolor intenso en las extremidades inferiores (debido a úlceras u otras causas) [42], [43].
Al igual que el ITB, el IDB proporciona información diagnóstica adicional más allá de la detección de la EAP. Un IDB bajo se asocia con un mayor riesgo de recurrencia de enfermedad cardiovascular y con la progresión de la nefropatía diabética en pacientes con diabetes tipo 2; también es un predictor informativo de mortalidad en pacientes en diálisis [44], [45], [46].
No obstante, al elegir entre la evaluación con ITB o con IDB para un paciente concreto, es importante considerar que la calcificación medial arterial puede enmascarar una EAP subyacente elevando artificialmente los valores del ITB hasta el rango de normalidad [47]. Por lo tanto, se recomienda realizar conjuntamente ITB e IDB en las personas con sospecha de calcificación arterial según su historial médico. Este enfoque exige acceso a dos dispositivos diagnósticos distintos o, idealmente, a un único dispositivo versátil con funcionalidad ampliada que integre la medición de ITB e IDB con un sistema de historia clínica electrónica (EHR), llevando la evaluación integral de la EAP a la era digital.
Cómo el MESI mTABLET lo integra todo
Como demuestra un cuerpo creciente de investigación, la evaluación integral de la EAP ya no es un procedimiento opcional, sino una necesidad clínica [48]. Afortunadamente, con herramientas avanzadas como el MESI mTABLET, este proceso se vuelve significativamente más ágil en comparación con los métodos tradicionales que emplean sonda Doppler y esfigmomanómetro. Aunque la evaluación basada en Doppler sigue siendo precisa y fiable en manos de un examinador experto, también consume tiempo, ya que suele requerir hasta 30 minutos por paciente [49].
En cambio, el método oscilométrico-pletismográfico, utilizado por el MESI mTABLET ABI y MESI mTABLET TBI, ofrece resultados en apenas un minuto, lo que supone un cambio de juego para el cribado de la EAP [50].

Ya sea en un consultorio local de atención primaria o como parte de una iniciativa nacional para mejorar la detección temprana de la EAP y los resultados de los pacientes, el MESI mTABLET ofrece una facilidad de uso y una eficiencia inigualables. La medición de ITB o IDB no requiere formación especializada más allá de saber dónde colocar los manguitos inflables, algo para lo que la propia tableta ayuda mediante una guía intuitiva en pantalla. Además, tanto el ITB como el IDB se realizan con el mismo dispositivo.
Lo más importante es que todos los resultados obtenidos mediante ITB, IDB u otros módulos diagnósticos, o introducidos manualmente en la tableta, se almacenan automáticamente en la historia clínica electrónica (EHR) del paciente a través del sistema en la nube MESI mRECORDS. Esto garantiza que los datos se guarden de forma segura, sean fácilmente accesibles y compartibles entre profesionales sanitarios desde cualquier dispositivo con acceso web. También conlleva muchas otras ventajas asociadas al EHR, como la mejora de la exactitud y la fiabilidad de los datos gracias a la eliminación de errores de escritura manual, lo que reduce las tasas de mala praxis [51], [52]. Sin embargo, la mayor accesibilidad a la información del paciente es la principal ventaja y es fundamental en el contexto de la EAP, donde el tratamiento eficaz suele requerir colaboración multidisciplinar.
Los pacientes con EAP suelen presentar comorbilidades como diabetes, enfermedad renal crónica y heridas crónicas que interactúan de maneras complejas y mutuamente reforzadas [53], [54], [55]. Por ello, la atención óptima puede implicar a un cirujano vascular, un diabetólogo, un nefrólogo y un especialista en heridas, que intercambian los datos del paciente mediante mRECORDS para formular un plan de tratamiento personalizado con el objetivo de mejorar los resultados y reducir los costes, que pueden ser considerables en el manejo de casos (avanzados) de EAP [56], [57], [58], [59].
Reducir la carga de la EAP descansa, por tanto, en dos pilares clave: diagnóstico oportuno y tratamiento coordinado y multidisciplinar. El MESI mTABLET, con su rapidez, facilidad de uso e integración inteligente, está en una posición única para apoyar ambos.