Dal bracciale al cloud: l’impatto reale della valutazione arteriosa connessa
Peripheral arterial disease remains (PAD) underdiagnosed. Here, we explore how connected solutions like the MESI mTABLET ABI and TBI are streamlining PAD detection from primary care clinics to national screening programs.
Una malattia in crescita ma trascurata
La prevalenza globale dell’arteriopatia obliterante periferica sta aumentando a un ritmo allarmante. Nel 2019, si stimavano 113 milioni di casi di AOP – un aumento del 72,5% rispetto al 1990, quando solo 65 milioni di persone erano colpite da questa malattia spesso silente [1]. Alcuni studi epidemiologici suggeriscono cifre ancora più elevate (236,62 milioni di casi riportati nel 2015 [2]). Inoltre, le proiezioni indicano che entro il 2050 il numero di persone con AOP potrebbe raggiungere almeno 360 milioni, accompagnato da un raddoppio della mortalità standardizzata per età e da un aumento drastico degli anni di vita corretti per disabilità, in breve DALY (da 19,7 a 33,1 per 100.000, rispetto ai dati del 2021) [3].
Questa tendenza preoccupante è in gran parte guidata dalla crescente prevalenza delle malattie metaboliche, in particolare il diabete [3]. Le persone diabetiche hanno un rischio 2–3 volte superiore di sviluppare AOP rispetto ai non diabetici e quasi il 50% dei pazienti con ulcere del piede diabetico soffre anche di AOP [4], [5], [6]. Questa comorbilità aumenta significativamente la morbidità e la mortalità prematura ed è associata a un rischio elevato di ischemia critica degli arti (CLI), la forma più grave di AOP, con tassi di prevalenza (nei pazienti diabetici) fino al 76% [7]. I diabetici con CLI presentano inoltre esiti peggiori (tassi più elevati di amputazioni degli arti inferiori e di mortalità) rispetto a chi presenta una sola delle due condizioni. Il loro rischio di amputazione maggiore è 5–15 volte superiore rispetto a chi ha la sola AOP – la CLI stessa è associata a tassi di amputazione del 10–40% entro sei mesi dalla diagnosi e a tassi di mortalità del 20% nello stesso periodo, che salgono al 50% entro cinque anni [8], [9], [10], [11], [12].
Tipicamente, la CLI si sviluppa gradualmente ed è spesso preceduta dalla claudicazione intermittente, un sintomo di AOP nelle fasi iniziali. Tuttavia, solo il 10% dei pazienti con AOP presenta questo sintomo, mentre il 40% rimane asintomatico e il 50% manifesta sintomi atipici che possono essere attribuiti ad altre condizioni [13], [14]. Sebbene i diabetici abbiano un rischio più elevato di claudicazione intermittente (gli uomini hanno un rischio 3,5 volte maggiore, mentre le donne 8,6 volte maggiore rispetto ai non diabetici), ciò ha un’utilità diagnostica limitata riguardo all’AOP, poiché i pazienti diabetici sono già sottoposti a una sorveglianza clinica più stretta ed è più probabile che ricevano diagnosi tempestive di AOP [15].
Un altro problema della claudicazione intermittente è la tendenza a essere scambiata per condizioni comuni legate all’età come l’artrite. Sia l’artrite sia l’AOP condividono diversi fattori di rischio, come l’età avanzata e l’obesità, che possono ritardare una diagnosi e un trattamento accurati [16], [17], [18]. Oltre all’artrite, la claudicazione intermittente può essere confusa con altre condizioni come sciatica, malattia aterombolica, insufficienza venosa e vasculite [19]. Infine, nonostante gli sforzi crescenti per aumentare la consapevolezza sull’AOP e sui suoi sintomi, la comprensione da parte del pubblico rimane limitata [20], [21], [22], [23]. Molte persone vengono diagnosticate solo quando la malattia è in stadi più avanzati, sottolineando la necessità di un riconoscimento e di un intervento più precoci.
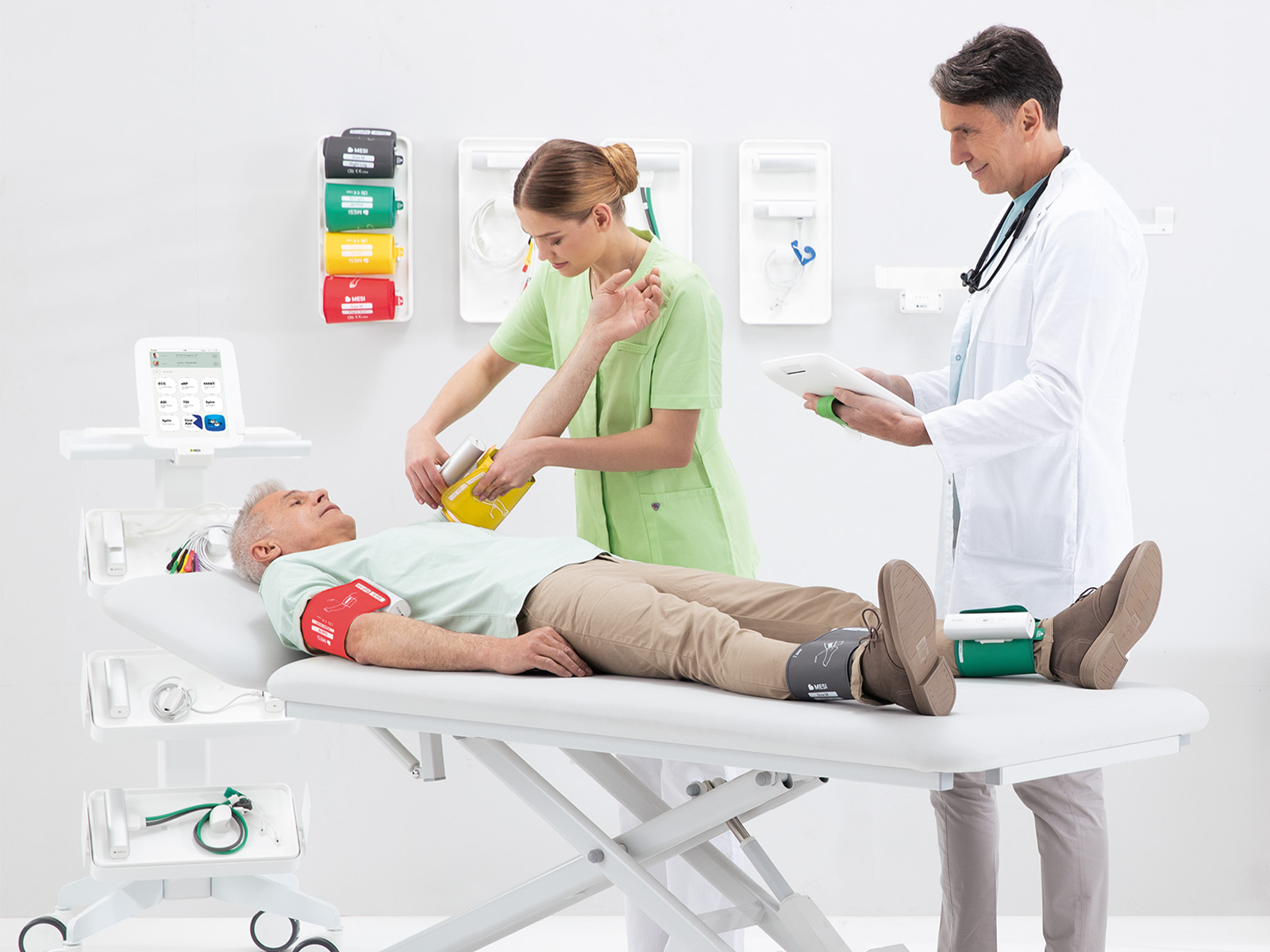
ABI e TBI: strumenti semplici con informazioni preziose
Dal punto di vista diagnostico, l’indice caviglia-braccio (ABI) è l’alternativa superiore. Rispetto a vari questionari paziente di dubbia affidabilità o a tecniche di imaging più affidabili e accurate ma complesse come l’angiografia con tomografia computerizzata (CTA), l’angiografia con risonanza magnetica (MRA) o l’ecografia, l’ABI è non invasivo, rapido, conveniente e adatto ai contesti ambulatoriali [24], [25], [26], [27], [28], [29]. Inoltre, oltre a diagnosticare l’AOP e a valutarne la gravità, l’ABI possiede anche valore diagnostico aggiuntivo.
Le ricerche hanno dimostrato che un indice caviglia-braccio (ABI) basso o comunque anomalo è un forte indicatore di aterosclerosi sistemica, non solo agli arti inferiori ma anche nei distretti arteriosi coronarici e non coronarici [30]. Un ABI ridotto è inoltre associato a un rischio aumentato di ictus ischemico e il valore dell’ABI in generale è un importante indicatore della salute cardiovascolare globale; può migliorare l’accuratezza della previsione del rischio cardiovascolare oltre il punteggio di rischio di Framingham (FRS) [31], [32]. L’ABI è anche determinante nella diagnosi e nella guida del trattamento delle ulcere da insufficienza venosa e arteriosa – i due tipi più comuni di ulcere degli arti inferiori [33]. Possono sembrare simili (visivamente), ma hanno meccanismi fisiopatologici diversi e richiedono approcci terapeutici differenti, talvolta mutuamente esclusivi. Fortunatamente, possono essere differenziate tramite ABI. Un ABI compreso tra 0,8 e 1,2 indica insufficienza venosa, un valore più basso compreso tra 0,51 e 0,79 suggerisce ulcere miste venose/arteriose, mentre un valore di 0,5 o inferiore è coerente con AOP [34].
L’ABI è tuttavia inutilizzabile nelle persone con arterie incomprimibili, causate per lo più da calcificazione mediale delle arterie (nota anche come sclerosi di Mönckeberg), riscontrabile in soggetti con diabete, insufficienza renale e artrite reumatoide [35], [36], [37], [38]. La misurazione dell’ABI in questi pazienti restituirà probabilmente un valore insolitamente elevato (in genere ≥ 1,30), che suggerisce una mortalità più alta e un rischio maggiore di infarto miocardico rispetto a chi ha un ABI normale, ma non fornisce indicazioni utili sulla presenza o sulla gravità dell’AOP [39], [40]. Fortunatamente, le arterie delle dita dei piedi sono raramente interessate dalla calcificazione, rendendole adatte alla misurazione della pressione arteriosa – ossia alla valutazione dell’indice alluce-braccio (TBI) – che viene eseguita in modo simile all’ABI, ma con bracciali di pressione significativamente più piccoli (per le dita dei piedi) [41]. Il TBI è inoltre preferito nei soggetti con dolore lancinante agli arti inferiori (a causa di ulcere o altre cause) [42], [43].
Come l’ABI, il TBI fornisce informazioni diagnostiche aggiuntive al di là del rilevamento dell’AOP. Un TBI basso è associato a un maggiore rischio di recidiva di malattia cardiovascolare e alla progressione della nefropatia diabetica nei pazienti con diabete di tipo 2; è anche un predittore informativo della mortalità nei pazienti in dialisi [44], [45], [46].
Tuttavia, quando si sceglie tra valutazione con ABI e con TBI per un determinato paziente, è importante considerare che la calcificazione mediale delle arterie può mascherare un’AOP sottostante elevando artificialmente i valori dell’ABI nell’intervallo di normalità [47]. Pertanto, l’esecuzione congiunta di ABI e TBI è raccomandata nei soggetti sospetti di calcificazione arteriosa in base all’anamnesi. Questo approccio richiede l’accesso a due dispositivi diagnostici separati – o, idealmente, a un unico dispositivo versatile con funzionalità estese che integri la misurazione di ABI e TBI con un sistema di cartella clinica elettronica (EHR), portando la valutazione completa dell’AOP nell’era digitale.
Come il MESI mTABLET riunisce tutto
Come mostra un numero crescente di ricerche, una valutazione completa dell’AOP non è più una procedura opzionale ma una necessità clinica [48]. Fortunatamente, con strumenti avanzati come il MESI mTABLET, questo processo diventa significativamente più snello rispetto ai metodi tradizionali come l’uso di sonda Doppler e sfigmomanometro. Sebbene la valutazione basata sul Doppler rimanga accurata e affidabile nelle mani di un esaminatore esperto, è anche dispendiosa in termini di tempo, poiché richiede in genere fino a 30 minuti per paziente [49].
Al contrario, il metodo oscillometrico-pletismografico, utilizzato dal MESI mTABLET ABI & MESI mTABLET TBI, fornisce risultati in appena un minuto, rappresentando un punto di svolta per lo screening dell’AOP [50].

Sia che venga impiegato in un ambulatorio locale di assistenza primaria sia come parte di un’iniziativa nazionale per migliorare la diagnosi precoce dell’AOP e gli esiti dei pazienti, il MESI mTABLET offre un’eccezionale facilità d’uso ed efficienza. La misurazione di ABI o TBI non richiede formazione specialistica oltre a sapere dove posizionare i bracciali – aspetto per il quale il tablet fornisce assistenza tramite una guida intuitiva a schermo. Inoltre, sia ABI sia TBI vengono eseguiti con lo stesso dispositivo.
Soprattutto, tutti i risultati ottenuti tramite ABI, TBI o altri moduli diagnostici, oppure inseriti manualmente nel tablet, vengono automaticamente archiviati nella cartella clinica elettronica (EHR) del paziente tramite il sistema cloud MESI mRECORDS. Ciò garantisce che i dati siano salvati in modo sicuro, facilmente accessibili e condivisibili tra professionisti sanitari da qualsiasi dispositivo abilitato al web. Offre inoltre molti altri vantaggi associati all’EHR, come il miglioramento dell’accuratezza e dell’affidabilità dei dati grazie all’eliminazione degli errori di scrittura a mano, riducendo gli errori medici [51], [52]. Tuttavia, la maggiore accessibilità alle informazioni del paziente è il vantaggio principale ed è fondamentale nel contesto dell’AOP, in cui un trattamento efficace richiede spesso una collaborazione multidisciplinare.
I pazienti con AOP presentano frequentemente comorbidità come diabete, malattia renale cronica e ferite croniche che interagiscono in modo complesso e reciprocamente rinforzante [53], [54], [55]. Per questo, una cura ottimale può coinvolgere un chirurgo vascolare, un diabetologo, un nefrologo e uno specialista nella cura delle ferite – scambiando i dati del paziente tramite mRECORDS per formulare un piano terapeutico personalizzato con l’obiettivo di migliorare gli esiti e ridurre i costi, che possono essere ingenti nella gestione dei casi (avanzati) di AOP [56], [57], [58], [59].
La riduzione del carico dell’AOP si basa quindi su due pilastri chiave: diagnosi tempestiva e trattamento coordinato e multidisciplinare. Il MESI mTABLET, con la sua rapidità, facilità d’uso e integrazione intelligente, è idealmente posizionato per supportare entrambi.